Saiba tudo sobre a Comunicação interatrial (CIA)
A Comunicação Interatrial (CIA) é uma condição cardíaca que pode afetar tanto adultos quanto crianças. Neste artigo, abordaremos detalhadamente o que é a CIA, suas causas, sintomas, tratamentos e muito mais. Continue a leitura e saiba tudo sobre este tema!
O que é Comunicação Interatrial (CIA)?
A Comunicação Interatrial é um defeito cardíaco congênito caracterizado por uma abertura no septo atrial, a parede que separa os dois átrios do coração. Esta abertura permite que o sangue flua entre os átrios esquerdo e direito, o que pode levar a complicações cardíacas se não tratado.
Causas da CIA
A origem da Comunicação Interatrial pode ser atribuída a diversos fatores:
Fatores Genéticos
A predisposição genética pode desempenhar um papel na ocorrência da CIA. Indivíduos com histórico familiar de anomalias cardíacas congênitas têm um maior risco de ter descendentes com CIA.
Condições durante a gravidez
A exposição a certas substâncias ou condições durante a gravidez, como medicamentos, drogas, infecções ou exposição a radiações, pode aumentar o risco de o feto desenvolver uma CIA.
Tipos de CIA
A Comunicação Interatrial (CIA) é classificada em diferentes tipos, com base na sua localização e características anatômicas:
CIA tipo Ostium Secundum
Este é o tipo mais comum de CIA e ocorre na região central do septo atrial. Geralmente, é uma abertura que não se fechou corretamente após o nascimento.
CIA tipo Ostium Primum
Localizado na região inferior do septo atrial, próximo às válvulas cardíacas, este tipo de CIA está frequentemente associado a outras condições cardíacas.
CIA tipo Seno Venoso
Este tipo de CIA ocorre na região superior do septo atrial, próximo à entrada das veias pulmonares. Pode estar associado a irregularidades nas veias pulmonares.
Sintomas da Comunicação Interatrial
Os sintomas associados à CIA podem variar amplamente, dependendo do tamanho da abertura e da quantidade de sangue que passa por ela.
Assintomáticos: Muitos indivíduos com CIA, especialmente aqueles com aberturas menores, podem não apresentar sintomas claros. Em muitos casos, a condição é descoberta durante uma consulta médica de rotina ou quando um médico identifica um sopro no coração do paciente.
Fadiga: Devido ao fluxo sanguíneo anormal, o coração pode ter que trabalhar mais, levando a uma sensação de cansaço ou fadiga, mesmo após atividades leves.
Falta de ar: Pessoas com CIA podem experimentar falta de ar, especialmente durante atividades físicas. Isso ocorre porque o sangue extra no lado direito do coração pode sobrecarregar os pulmões.
Infecções respiratórias frequentes: Crianças com CIA podem ter um risco aumentado de infecções respiratórias.
Palpitações: Algumas pessoas podem sentir palpitações ou batimentos cardíacos irregulares devido ao fluxo sanguíneo anormal.
Inchaço: Em casos mais graves, o excesso de sangue pode levar ao inchaço das pernas, tornozelos e pés.
Cianose: Em situações raras, quando a CIA é associada a outras condições cardíacas, pode haver uma coloração azulada da pele e dos lábios. Isso ocorre devido à baixa oxigenação do sangue.
Acidente vascular cerebral (AVC): Há um risco, ainda que pequeno, de AVC em pessoas com CIA, especialmente se pequenos coágulos de sangue passarem pela abertura e chegarem ao cérebro.
Sopro cardíaco: Um dos sinais mais comuns de CIA é um sopro cardíaco, que é um som anormal ouvido durante a auscultação. O sopro é causado pelo fluxo sanguíneo turbulento através da abertura entre os átrios.
É importante ressaltar que a presença e a gravidade dos sintomas podem variar de pessoa para pessoa. Enquanto alguns indivíduos podem viver toda a sua vida sem sintomas ou complicações, outros podem necessitar de tratamento médico ou cirúrgico para corrigir o defeito.
Se você ou alguém que conhece suspeitar que pode ter CIA ou se apresentar algum dos sintomas mencionados, é essencial procurar avaliação médica para um diagnóstico preciso e orientação adequada.
Diagnóstico da CIA
O diagnóstico da Comunicação Interatrial é fundamental para determinar a presença e a extensão da condição. Ele é realizado por meio de uma combinação de exames clínicos e de imagem.
Exames Clínicos
Durante a consulta, o médico realiza uma avaliação clínica completa, que inclui a coleta de histórico médico do paciente e a auscultação do coração. Um sopro cardíaco, som anormal ouvido durante a ausculta, pode ser um indicativo de CIA. Além disso, o médico pode investigar a presença de outros sintomas associados, como falta de ar, fadiga e palpitações.
Exames de Imagem
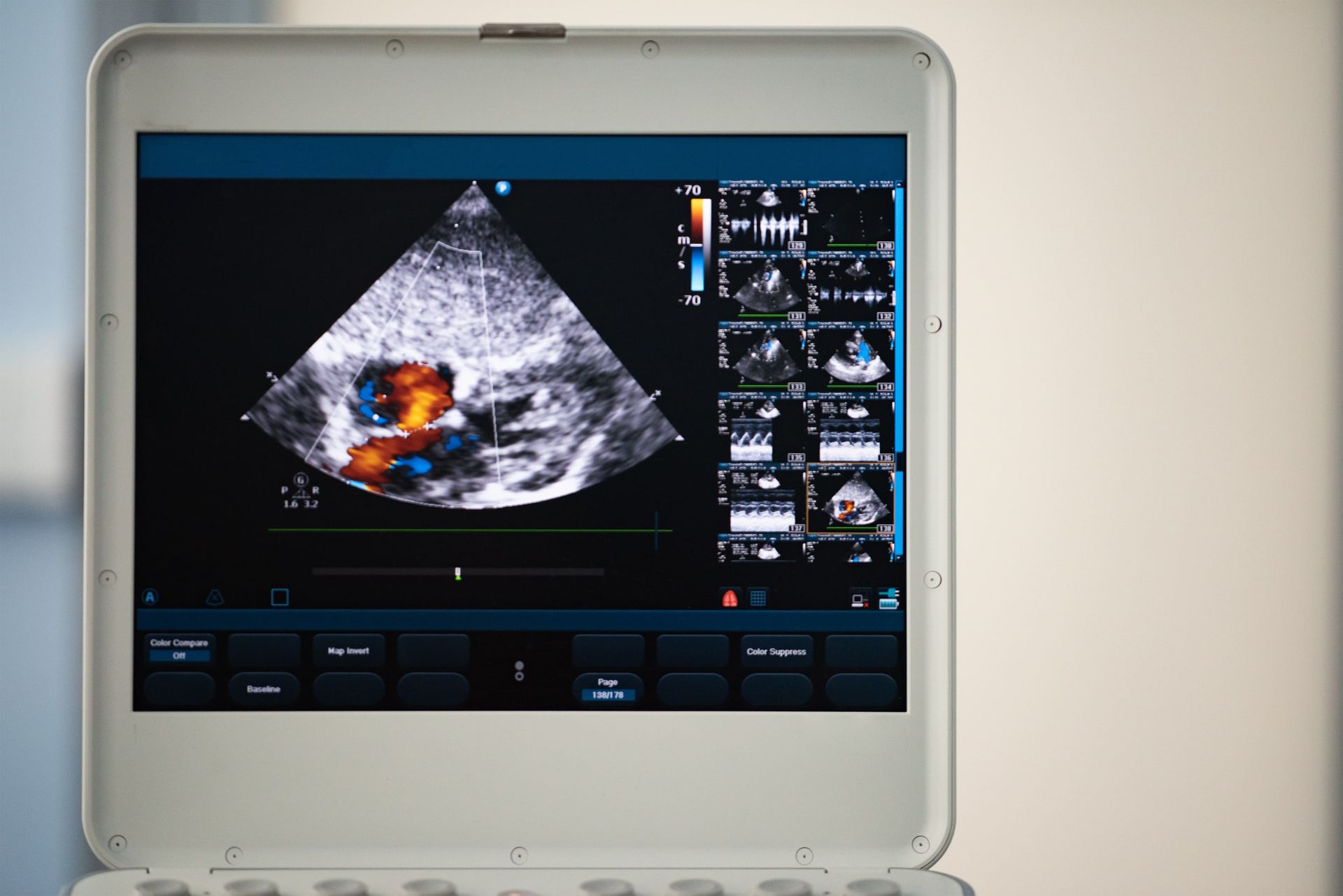
Ecocardiograma: É o exame mais utilizado para diagnosticar a CIA. Ele usa ondas sonoras para criar imagens do coração, permitindo ao médico visualizar a abertura no septo atrial e avaliar o fluxo sanguíneo entre os átrios.
Raio-X de tórax: Pode mostrar sinais de aumento do coração ou acúmulo de fluido nos pulmões, indicativos de problemas cardíacos.
Cateterismo cardíaco: Embora menos comum, pode ser usado para medir a pressão dentro das câmaras cardíacas e avaliar a gravidade da CIA.
Estes exames fornecem um panorama completo sobre a estrutura e função do coração, ajudando o médico a determinar o tratamento mais adequado para o paciente.
Tratamentos para CIA
Dependendo da gravidade e das implicações clínicas dessa abertura anormal entre os dois átrios do coração, diferentes abordagens podem ser adotadas. O tratamento para CIA é escolhido com base no tamanho da abertura, nos sintomas manifestados e nas condições associadas.
Intervenções Não Cirúrgicas
Para casos em que a CIA é pequena e assintomática, muitas vezes, a intervenção cirúrgica não é necessária. Nestes casos, o tratamento podem ser:
- Monitoramento: Muitos pacientes com pequenas CIAs são simplesmente monitorados regularmente para garantir que a condição não evolua ou cause complicações. Isso envolve check-ups cardiológicos periódicos e exames de imagem.
- Medicamentos: Em alguns casos, medicamentos podem ser prescritos para aliviar os sintomas ou prevenir complicações. Por exemplo, diuréticos podem ser usados para reduzir o inchaço, enquanto anticoagulantes podem ser prescritos para reduzir o risco de coágulos sanguíneos em pacientes com CIA associada à fibrilação atrial.
Procedimentos Cirúrgicos
Para CIAs maiores ou aquelas que causam sintomas significativos, a intervenção cirúrgica pode ser necessária:
- Fechamento percutâneo: Este é um procedimento minimamente invasivo em que um dispositivo de oclusão é inserido através de um cateter para fechar a CIA. O cateter é geralmente inserido através de uma veia na virilha e guiado até o coração. Uma vez no local, o dispositivo é posicionado para fechar a abertura.
- Cirurgia cardíaca aberta: Pode ser necessária em casos onde o fechamento percutâneo não é viável ou quando há outros defeitos cardíacos associados que também precisam ser corrigidos. Durante este procedimento, o cirurgião faz uma incisão no tórax e usa tecido do próprio paciente ou um material sintético para fechar a CIA.
Ambas as abordagens têm
altas taxas de sucesso. A escolha do tratamento depende da avaliação clínica individualizada e das necessidades específicas do paciente. Independentemente da abordagem escolhida, o acompanhamento regular com um cardiologista e cirurgião cardiovascular é essencial para garantir a saúde cardíaca a longo prazo.
Possíveis complicações
Se a Comunicação Interatrial (CIA) não for devidamente tratada, ela pode acarretar diversas complicações. O excesso de fluxo sanguíneo pode sobrecarregar o coração, resultando em um aumento do seu lado direito. Além disso, esse fluxo adicional direcionado aos pulmões pode elevar a pressão nas artérias pulmonares, levando à hipertensão pulmonar.
A condição também pode desencadear arritmias, manifestando ritmos cardíacos irregulares, como a fibrilação atrial. Em situações mais raras, a presença de pequenos coágulos sanguíneos pode atravessar a abertura da CIA e se deslocar até o cérebro, aumentando o risco de um acidente vascular cerebral (AVC). A longo prazo, há o risco de evolução para
insuficiência cardíaca, comprometendo a capacidade do coração de bombear sangue de forma eficaz.
Prevenção e cuidados
A Comunicação Interatrial (CIA) é uma condição que está presente desde o nascimento, e, embora não possa ser evitada, há práticas que podem auxiliar na manutenção da saúde cardíaca e na prevenção de complicações associadas:
Dicas para pacientes com CIA
Consultas periódicas: É essencial que pacientes com CIA realizem visitas frequentes ao cardiologista para acompanhar a evolução da condição.
Adesão ao tratamento: É crucial seguir à risca as orientações médicas, incluindo a administração correta dos medicamentos.
Moderação em substâncias estimulantes: Reduzir a ingestão de substâncias como cafeína e álcool, que podem provocar arritmias.
Exercícios com orientação: Embora seja benéfico manter-se ativo, é importante consultar um médico sobre quais atividades físicas são mais adequadas para cada caso.
Alimentação balanceada: Optar por uma dieta rica em frutas, vegetais e grãos integrais, minimizando a ingestão de sal e gorduras prejudiciais.
Outras dicas:
- Evite situações de estresse excessivo, pois podem agravar os sintomas.
- Mantenha-se hidratado e evite longos períodos em ambientes muito quentes.
- Se indicado, use meias de compressão para reduzir o inchaço nas pernas.
- Informe sempre aos profissionais de saúde sobre sua condição, especialmente em situações de emergência ou procedimentos médicos.
Conclusão
A Comunicação Interatrial é uma condição que requer atenção e tratamento adequado. Com o diagnóstico precoce e o tratamento correto, muitos pacientes podem levar uma vida normal e saudável.
Se você busca um
cirurgião cardiovascular com atendimento exemplar, experiência na área e atualizado com os avanços atuais da medicina,
conheça o Dr. Fernando Figueira, Cirurgião Cardiovascular em Recife com mais de 15 anos atuando em casos complexos de cirurgias cardíacas.
Clique aqui e saiba mais sobre sua trajetória acadêmica.
Não deixe de acompanhar o
blog e também as
redes sociais do Dr. Fernando.