Tudo sobre insuficiência cardíaca grave: sintomas, causas, diagnóstico e tratamento
problema precocemente e iniciar o tratamento antes que a situação piore, colocando em risco a vida do paciente.
Dada a seriedade e o potencial risco da insuficiência cardíaca, é crucial que os pacientes, familiares, pessoas com histórico familiar da doença, ou aqueles que estão em risco, entendam o que é essa condição, quais são os sintomas, como é feito o diagnóstico e quais são as opções de tratamento.
O que é a insuficiência cardíaca grave?
A insuficiência cardíaca grave consiste em uma alteração no miocárdio que impede o bombeamento correto e suficiente do sangue para o corpo.
Os sintomas da insuficiência cardíaca grave vão depender diretamente do tipo de ocorrência, pois ela pode se apresentar de diferentes formas, como:
- Insuficiência cardíaca crônica na qual o quadro se desenvolve gradualmente, geralmente por condições associadas, como a hipertensão arterial ou alterações anatômicas no órgão;
- Insuficiência cardíaca descompensada, quando a condição crônica fica instável devido à falta de tratamento;
- Insuficiência cardíaca congestiva, quando ocorre o acúmulo de líquidos nos pulmões, pernas e abdômen devido à má circulação sanguínea;
- Insuficiência cardíaca grave, quando ocorre necessidade de internamentos frequentes por piora da insuficiência cardíaca e, a despeito de medicamentos e orientações, o paciente não mais consegue ter alta hospitalar.
Antes de conhecer quais são os sintomas da insuficiência cardíaca grave, entretanto, é importante entender como funciona o coração e quais são os tipos de insuficiência que podem acometê-lo.
O coração é formado por dois ventrículos, o esquerdo e o direito, dois átrios, esquerdo e direito, artéria aorta e artéria pulmonar.
O lado esquerdo do coração, juntamente com a artéria aorta, é responsável pelo bombeamento do sangue com oxigênio para o corpo, nutrindo as células.
O lado direito do coração bombeia o sangue para os pulmões por meio da artéria pulmonar, garantindo a absorção de oxigênio.
A insuficiência cardíaca grave refere-se ao coração que não consegue desempenhar uma ou ambas as funções corretamente. A patologia pode se manifestar como:
- Insuficiência cardíaca com fração de ejeção reduzida (ICFER – ou sistólica): consiste na incapacidade de ejeção do sangue para os tecidos devido a alterações na contração do músculo cardíaco;
- Insuficiência cardíaca com fração de ejeção preservada (ICFEP – ou diastólica): refere-se a problemas no relaxamento do coração, deixando o músculo enrijecido, o que prejudica a capacidade de se encher de sangue, ainda que a ejeção esteja adequada.
Em ambos os casos, o resultado é que o sangue se acumula na região, como nos pulmões, veias ou ambos, comprometendo a circulação sanguínea.
Quais são as causas da insuficiência cardíaca?
As causas da insuficiência cardíaca são diversas, sendo que algumas são modificáveis pelo paciente e outras não.
O paciente acometido por algumas cardiopatias está mais propenso a casos de insuficiência cardíaca grave. Entre elas estão:
- Doença arterial coronariana, com obstrução parcial do fluxo sanguíneo até uma obstrução total (infarto);
- Miocardite (inflamação do músculo cardíaco);
- Infarto prévio;
- Alterações na conexão entre as câmaras cardíacas, como em caso de defeito do septo ventricular;
- Valvulopatias;
- Distúrbios que acometem o sistema elétrico do coração;
- Distúrbios que enrijecem o coração;
- Histórico familiar de cardiopatias.
Além das alterações no funcionamento do coração em si, outras condições de saúde podem favorecer o desenvolvimento da insuficiência cardíaca, como: alguns distúrbios genéticos, hipertensão arterial, diabetes, insuficiência renal, distúrbios da tireoide, dislipidemia e anemia crônica.
Há ainda fatores comportamentais e ambientais, como uso de alguns tipos de medicamentos, como os quimioterápicos, ingestão de toxinas, como bebidas alcoólicas, tabagismo, sedentarismo e alimentação inadequada.
Sintomas da insuficiência cardíaca grave
Os sintomas da insuficiência cardíaca grave podem variar bastante, dependendo do quão séria é a doença e de quais problemas específicos de saúde o paciente está enfrentando. Em geral, os sintomas tendem a piorar à medida que o paciente envelhece.
Um estudo da American Heart Association de 2019 confirmou que a incidência de insuficiência cardíaca aumenta com a idade. De fato, a maioria das pessoas hospitalizadas pela condição tem 65 anos ou mais.
O que torna esse quadro especialmente desafiador é que seus sintomas podem surgir lentamente, ao longo do tempo. Isso significa que as pessoas muitas vezes não associam os sintomas que estão enfrentando a um problema de coração. Os sintomas da insuficiência cardíaca podem incluir:
- Falta de ar ao realizar atividades mais exaustivas e, progressivamente, em práticas cotidianas, como caminhar ou carregar peso e até em repouso;
- Fadiga crônica que, em estágios mais avançados, ocorre mesmo em repouso;
- Acúmulo de líquidos (edema) e inchaço nas pernas, especialmente ao final do dia;
- Dor ou desconforto no peito, que se manifesta como aperto ou queimação;
- Tosse seca, principalmente durante a noite;
- Palpitação ou sensação de coração acelerado;
- Calafrios;
- Tonturas e desmaios;
- Palidez ou coloração azulada na pele nas extremidades;
- Confusão mental e prejuízo da memória.
Em idosos, os sintomas da insuficiência cardíaca grave podem ser mais variados, incluindo sonolência e desorientação.
Em casos de insuficiência cardíaca grave em estágio avançado, o paciente pode começar a apresentar a respiração de Cheyne-Stokes, que consiste em períodos curtos no qual o paciente para de respirar seguindo-se uma respiração mais rápida e profunda.
A respiração de Cheyne-Stokes ocorre devido à redução do fluxo sanguíneo nas regiões do cérebro responsáveis pela respiração.
Outra ocorrência associada à quadros avançados da condição é o edema pulmonar devido ao acúmulo de líquidos na região.
Além de dificuldade respiratória extrema, a condição inclui sintomas como pele azulada, inquietação, ansiedade e asfixia.
É possível ainda que haja a formação de coágulos sanguíneos nas câmaras do coração quando houver lesão ou comprometimento da função.
Em alguns casos, os sintomas incluem depressão devido às alterações hormonais que consistem em uma tentativa do corpo de compensar a disfunção cardíaca.
É comum que em quadros iniciais de insuficiência cardíaca o paciente apresente poucos sintomas e com manifestações leves, sendo que um sinal de alerta costuma ser a intensificação desses incômodos, principalmente quando houverem manifestações mesmo durante o repouso.
A insuficiência cardíaca grave também é uma forma de enquadrar eventos agudos e súbitos, como o próprio infarto do miocárdio.
Nesse caso, a progressão dos sintomas ocorre em poucos dias, com aumento da falta de ar, sensação de cansaço, formigamento e dormência no braço esquerdo e dor no peito que se manifesta como aperto ou queimação e que pode irradiar para pescoço, costas, braços e abdômen.
É importante explicar detalhadamente a manifestação da dor ao médico e quais são os sintomas associados, uma vez que os sinais do infarto são frequentemente confundidos com a dor estomacal intensa.
Quanto mais cedo os sintomas da insuficiência cardíaca grave são identificados pelo paciente e o auxílio médico acionado, menores as chances de manifestações mais graves e complicações.
Idealmente, homens e mulheres devem fazer acompanhamento cardiológico precoce, especialmente se compõem o grupo de risco para doenças cardíacas.
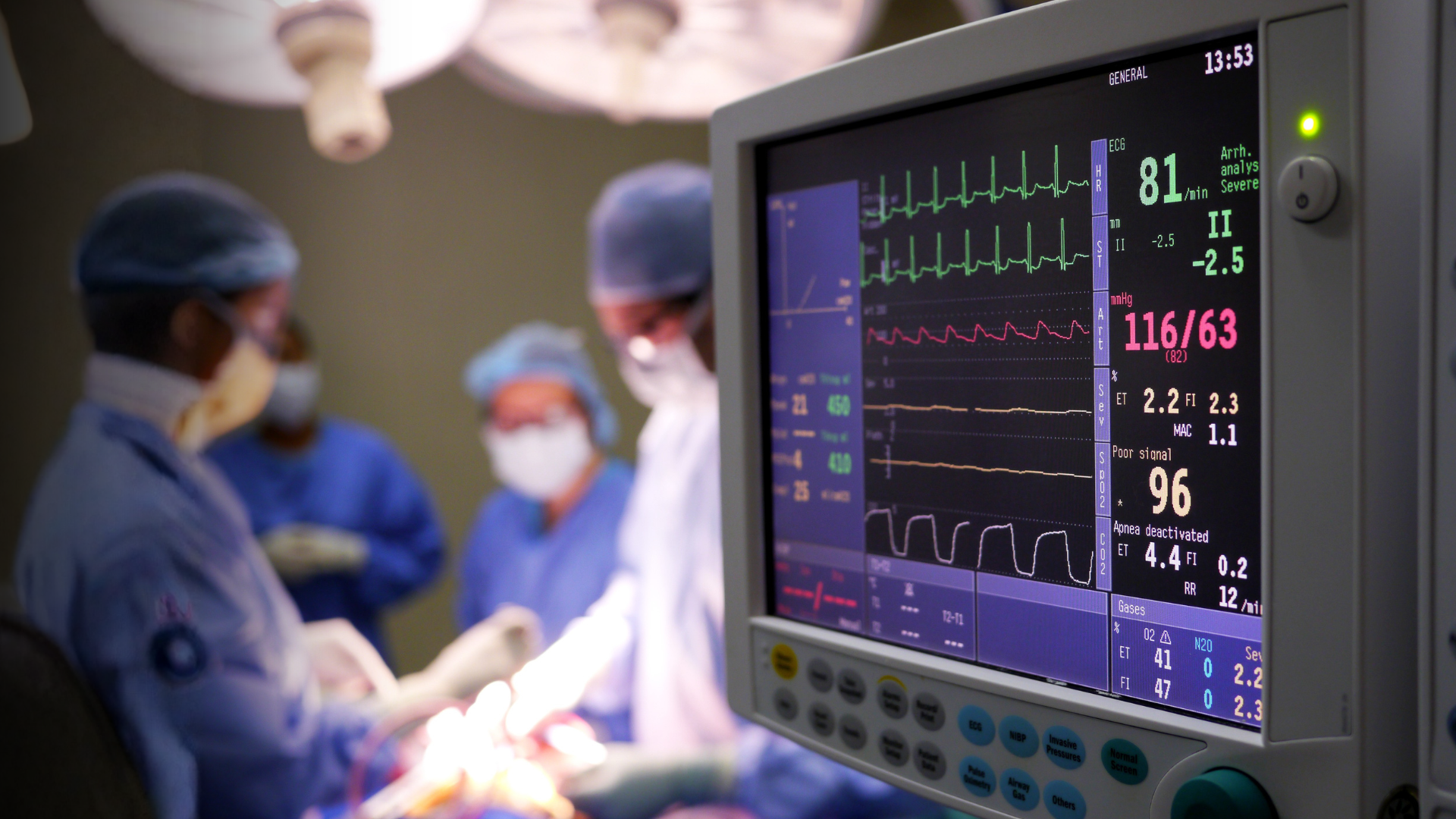
Diagnóstico da insuficiência cardíaca grave
O diagnóstico é baseado inicialmente nos sintomas da insuficiência cardíaca grave que são informados pelo paciente durante a anamnese.
Além disso, entretanto, podem ser solicitados exames que permitam confirmar o diagnóstico e detalhá-lo, como identificando a gravidade do quadro, tipo de insuficiência cardíaca e área do coração acometida. São alguns exames que auxiliam a etapa diagnóstica:
- Radiografia do tórax;
- Eletrocardiograma em repouso (ECG);
- Ecocardiograma;
- Prova de esforço (estresse);
- Exames de sangue;
- Tomografia computadorizada;
- Ressonância magnética (RM);
- Cateterismo cardíaco com angiografia.
A definição de qual o método diagnóstico mais apropriado depende diretamente da avaliação médica especializada do caso, incluindo: intensidade dos sintomas, idade do paciente, histórico médico e outros.
O diagnóstico precoce é viável mesmo quando o paciente ainda não apresenta sintomas da insuficiência cardíaca grave.
Nesses casos, é possível iniciar um tratamento preventivo bem como mudanças no estilo de vida que minimizem as chances de agravamento da condição cardíaca identificada.
Tratamento da insuficiência cardíaca grave
A definição do tratamento da insuficiência cardíaca grave varia conforme a gravidade do caso, complicações associadas, sintomas e idade do paciente.
Estilo de vida
Independentemente do caso, é comum que o paciente receba orientações relacionadas ao estilo de vida, tendo em vista a melhora do bem-estar e sobrevida.
Essas mudanças são benéficas em pacientes com risco cardíaco elevado ou mesmo para pessoas com predisposição de desenvolver insuficiência cardíaca. Algumas recomendações incluem:
- Interromper o tabagismo;
- Reduzir o consumo de bebidas alcóolicas;
- Praticar atividades físicas regularmente;
- Ter uma alimentação balanceada com redução do consumo de sal, açúcar e gorduras;
- Fazer controle do peso.
Tais mudanças visam um estilo de vida mais saudável, o que favorece a saúde não apenas do coração, mas do organismo como um todo.
Medicamento
Existem diversas opções de terapias medicamentosas que podem ser prescritas pelo médico para aliviar a manifestação dos sintomas cardíacos e também para melhorar a sobrevida do paciente.
Alguns pacientes demandam terapia medicamentosa continua, como aqueles com infarto prévio, sendo indispensável o acompanhamento regular com cardiologista.
Terapias não-medicamentosas
Em geral, as terapias não-medicamentosas podem ser combinadas com uso de medicamentos para cardiopatias. Essas são indicações muito específicas e que dependem de avaliação cardíaca individual. Algumas condutas incluem:
- Cardioversor desfibrilador implantável (CDI) – dispositivo que faz o monitoramento constantemente do ritmo cardíaco, aplicando o tratamento automaticamente quando identifica arritmias;
- Terapia de ressincronização cardíaca – dispositivo implantável de coração que emite pulsos elétricos para sincronizar o ritmo das câmaras inferiores;
- Suporte circulatório mecânico – consiste em bombas mecânicas acopladas ao coração para auxiliar ou substituir a função da bomba cardíaca comprometida pela insuficiência, mantendo o fluxo de sangue adequado.
As terapias para tratamento da insuficiência cardíaca grave podem ser usadas para restaurar a saúde do paciente, para intermediar um período crítico até estabilização do quadro, para estabilizar o quadro até um transplante cardíaco e outras funções, a depender do caso.
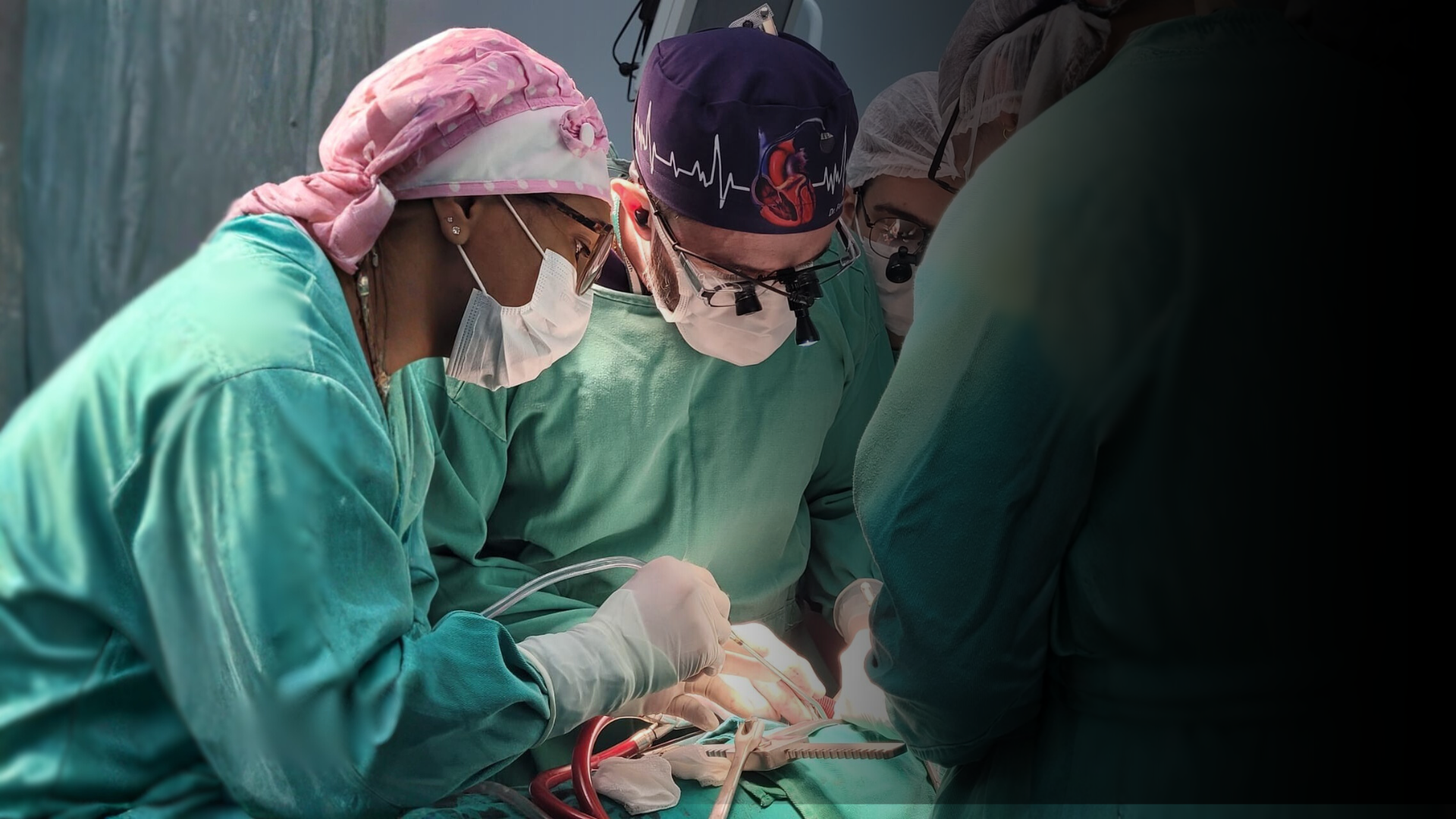
Cirurgia cardíaca
Existem diferentes tipos de cirurgia cardíacas que viabilizam restaurar a função cardíaca do paciente em casos de insuficiência cardíaca grave, como em alterações valvulares e outras. Incluem-se entre as cirurgias cardíacas:
- Cirurgia Valvar: Esta cirurgia visa reparar ou substituir as válvulas do coração que estão danificadas ou não funcionam corretamente. As válvulas do coração têm a importante função de permitir que o sangue flua em apenas uma direção através do coração. Quando elas não funcionam adequadamente, levam a sintomas de insuficiência cardíaca.
- Cirurgia de Revascularização Miocárdica (Ponte de Safena): Essa cirurgia é feita para melhorar o fluxo sanguíneo para o coração. Durante o procedimento, o cirurgião usa um vaso sanguíneo de outra parte do corpo para criar um "desvio" ou "ponte" em torno das artérias coronárias bloqueadas. Isso ajuda a restaurar o suprimento de sangue adequado para o coração.
- Cirurgia da Aorta: A aorta é a maior artéria do corpo e é responsável por levar o sangue rico em oxigênio do coração para o resto do corpo.
- Implante de Marcapassos e Cardiodesfibriladores: Esses dispositivos são implantados no corpo para ajudar a regular o ritmo do coração. Um marcapasso pode ser usado se o coração estiver batendo muito lentamente, enquanto um cardiodesfibrilador pode ser usado se o coração estiver batendo de forma irregular ou muito rápido. Ambos podem ajudar a prevenir complicações graves da insuficiência cardíaca, como uma parada cardíaca.
A indicação de cada uma dessas condutas depende sempre da avaliação especializada, considerando também os sintomas da insuficiência cardíaca grave.
Transplante cardíaco
Para casos de insuficiência cardíaca grave e irreversível, o cirurgião cardiovascular pode recomendar a realização do transplante cardíaco.
Existem diferentes critérios avaliados em bons candidatos para transplante cardíaco, incluindo estado geral de saúde, idade, gravidade e irreversibilidade da patologia cardíaca e outros.
Dadas as diferentes opções de tratamento para insuficiência cardíaca grave será sempre necessário que haja uma avaliação individualizada considerando as especificidades do caso.
Também pode ser indicado recorrer ao cirurgião cardiovascular para uma segunda opinião médica, com avaliação da recomendação inicial, especialmente se envolver procedimentos cirúrgicos de alta complexidade.
Prevenção da insuficiência cardíaca grave
A insuficiência cardíaca grave nem sempre pode ser evitada, especialmente quando relacionada a outras condições cardíacas e doenças em geral.
Entretanto, as chances de desenvolver a condição são significativamente menores para pessoas que, mesmo com predisposição, adotam medidas preventivas.
A prevenção da insuficiência cardíaca grave está relacionada principalmente a manutenção de um estilo de vida saudável e equilibrado, com cuidados como:
- Praticar exercícios físicos regularmente;
- Não fazer uso de substâncias tóxicas, incluindo tabaco e álcool;
- Ter uma alimentação balanceada, priorizando a presença de vegetais, legumes, frutas, hortaliças, grãos, óleos saudáveis e cereais integrais;
- Manter um sono de qualidade e investigar caso haja distúrbios do sono, como ronco, apneia e insônia;
- Manter-se dentro do peso ideal, melhorando o IMC;
- Diagnosticar, tratar e monitorar doenças que possam causar alterações cardíacas, como hipertensão, distúrbios da tireoide, diabetes e outras.
Além das orientações relacionadas aos fatores de risco modificáveis, o que inclui diferentes aspectos dos hábitos de vida, recomenda-se ainda que seja feito o acompanhamento médico regular para evitar agravamento ou complicação do caso.
A promoção da saúde geral do paciente é a melhor aliada à saúde cardíaca, sendo possível alcançá-la com cuidados diários associados à alimentação, descanso e condicionamento físico.
A assistência cardiológica é importante para todas as pessoas e, quando precoce e preventiva, melhores são as chances de prognósticos favoráveis.
Pacientes com cardiopatias diagnosticadas ou mesmo em caso de sintomas da insuficiência cardíaca grave é fundamental ter o acompanhamento de profissionais capacitados e experientes.
Está em busca de um cirurgião cardiovascular com experiência, qualificação e tratamento humanizado? Conheça mais a trajetória do Dr. Fernando Figueira.
Não deixe de acompanhar o nosso blog e também as redes sociais do Dr. Fernando.